
بیماری هوچکین یا هاجکین (Hodgkin’s lymphoma) نوعی سرطان غیر معمول است، که در سیستم لنفاوی رخ میدهد. 2 نوع اصلی لنفوم وجود دارد که آنها را با نامهای لنفوم هوچکین و لنفوم غیر هوچکین میشناسیم. آنها رفتار، نوع گسترش و واکنش متفاوتی دارند و اگر در مراحل اولیه اقدام کنید، میتوانید از پیشرفت بیماری جلوگیری کنید.
زمانی که تغییرات غیرطبیعی در DNA گلبولهای سفید خونی (لنفوسیتها) باعث تبدیلشدن آنها به سلولهای بدخیم و سرطان گردد، لنفوم هوچکین پدیدار میشود. به دلیل تجمع تدریجی سلولهای سرطانی در مغز استخوان، سیستم ایمنی توان اولیه خود را ازدستداده و درنتیجه فرد مبتلا به لنفوم در برابر انواع عفونتها آسیبپذیر میشود.
لنفوم هوچکین، نوعی سرطان است که در بخشی از سیستم لنفاوی بدن اتفاق میافتد. این سیستم هم جزئی از سیستم ایمنی بدن است. سیستم لنفاوی به سیستم ایمنی بدن کمک میکند تا با عفونتها مقابله کند. درواقع منبع ایجاد بیماری هوچکین، گلبولهای سفید خون هستند. به این گلبولهای سفید لنفوسیت گفته میشود و به شما در محافظت در برابر میکروب و عفونت کمک میکنند.
در افراد مبتلا به سرطان هوچکین، این سلولها به طور غیرطبیعی رشد میکنند و فراتر از سیستم لنفاوی گسترش مییابند. با پیشرفت بیماری، مبارزه با عفونتها برای بدن شما دشوارتر میشود. نوع بیماری هوچکین براساس انواع سلولهای درگیر در وضعیت شما و رفتار آنها مشخص میشود.
آنچه باید در مورد سرطان لنفوم هوچکین بدانیم
سلولهای لنفوم هوچکین معمولاً در گرههای لنفاوی و همچنین در بافتهایی که در آنها غدد لنفاوی وجود دارد یافت میشوند. هوچکین که سلولهای آن رید-استرنبرگ نیز نامیده میشوند خصوصیات فیزیکی ویژهای در زیر میکروسکوپ دارند و متخصصان با توجه به ویژگیهای ظاهری این سلولها را از سایر انولع سرطان تشخیص میدهند. نکات زیر چکیدهای پراهمیت در مورد بیماری هوچکین است:
- این بیماری سیستم لنفاوی بدن را که بخشی از سیستم ایمنی است، تحت تأثیر قرار میدهد
- هوچکین یکی از قابلدرمانترین انواع سرطان است که در سال ۱۸۳۲ توسط دکتر توماس هوچکین معرفی شد
- لنفوم هوچکین ناشی از یک جهش ژنتیکی در DNA نوعی از گلبولهای سفید خونی به نام لنفوسیت است
- هماتولوژیستها و انکولوژیستها متخصصانی هستند که افراد مبتلا به این سرطان یا سایر انواع سرطان خون را درمان میکنند
- درمان هوچکین شامل شیمیدرمانی و پرتودرمانی است. همچنین پیوند سلولهای بنیادی یکی از گزینههای درمانی برای بهبود این بیماری است
- سلولهای لنفوم هوچکین بزرگتر از لنفوسیتهای طبیعی هستند
- این بیماری مسری نیست بدین معنی که از شخصی به شخص دیگر قابلیت سرایت ندارد چراکه علت این سرطان جهشهای ژنتیکی است که با تماس بین افراد قابلانتقال نیست
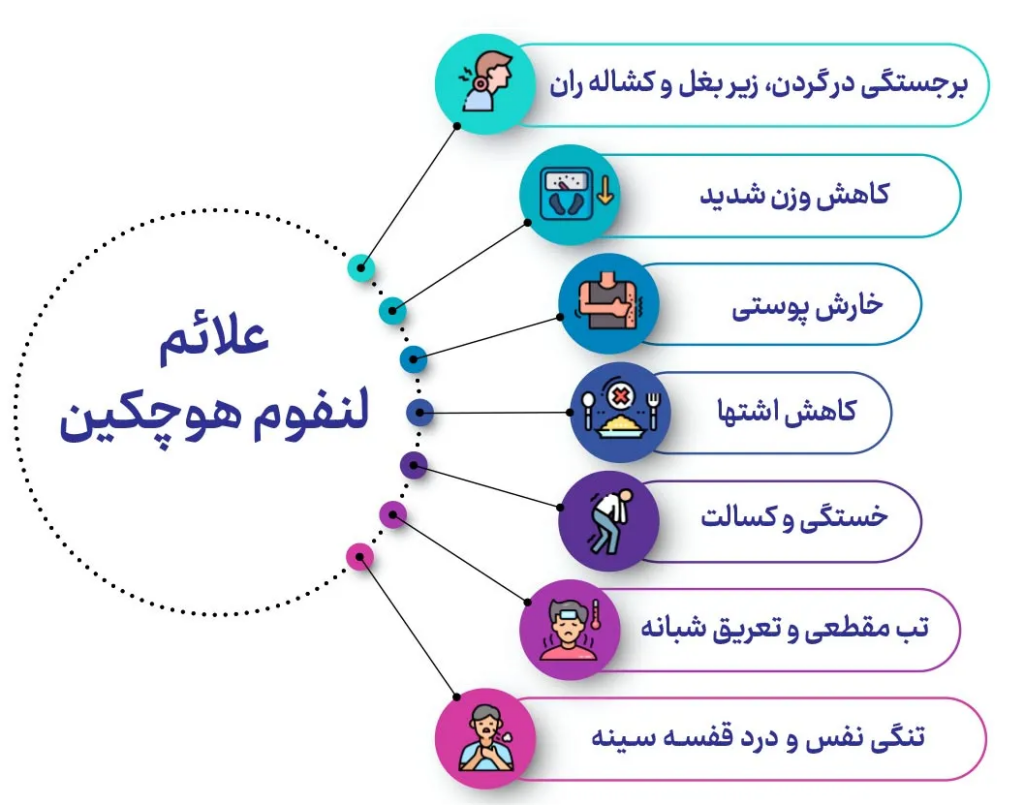
علائم سرطان لنفوم هوچکین
متداولترین علامت این بیماری، تورم غدد لنفاوی است که باعث ایجاد توده در زیر پوست میشود. این توده معمولا دردناک نیست و شاید در یک یا چند قسمت شکل بگیرد که شامل موارد زیر میشوند:
- کنار گردن
- زیر بغل
- اطراف کشاله ران
علائم دیگر آن عبارت است از:
- تعریق شبانه
- خارش پوست
- تب
- خستگی
- لاغری ناخواسته
- سرفه مداوم، مشکل تنفس، درد قفسه سینه
- درد در غدد لنفاوی پس از مصرف الکل
- بزرگ شدن طحال
انواع لنفوم هوچکین
سازمان بهداشت جهانی (WHO) لنفوم هوچکین را به دو زیرگروه اصلی تقسیم کرده است که بهقرار زیر است:
- لنفوم هوچکین کلاسیک
- لنفوم هوچکین ندولار
در هرکدام از انواع لنفوم کلاسیک و ندولار سلولهای مشخص و متمایزی ازنظر ظاهری وجود دارند. نوع داروهای تجویزی و روند درمان بر اساس نوع زیرگروه متفاوت است. لنفوم هوچکین ندولار حدود ۵ درصد از بیماران را تشکیل میدهد. این نوع لنفوم بیشتر در گروه سنی ۳۰ تا ۵۰ سال شایع است و در مردان شایعتر است این بیماری رشد آهستهای دارد و ممکن است سالها بعد عود کند و بسیار قابلدرمان است. لنفوم هوچکین ندولار در ۷ درصد موارد خطر تبدیل به لنفوم غیر هوچکین تهاجمی را دارد.
عوامل تاثیرگذار در سرطان لنفوم هوچکین
عواملی که میتوانند خطر لنفوم هوچکین را افزایش دهند، عبارتند از:
- سن: لنفوم هوچکین اغلب در افراد بین 15 تا 40 سال و بالای 55 سال تشخیص داده میشود.
- سابقه خانوادگی لنفوم: داشتن یک خویشاوند خونی با لنفوم هوچکین یا لنفوم غیر هوچکین، خطر ابتلا به لنفوم هوچکین را افزایش میدهد.
- جنسیت: مردها کمی بیشتر از زنان به لنفوم هوچکین مبتلا میشوند.
- عفونت مونونوکلئوز: افرادی که به بیماریهای ناشی از ویروس اپشتین بار مانند مونونوکلئوز عفونی مبتلا شدهاند، بیشتر از افرادی که به این عفونتها مبتلا نشدهاند، دچار لنفوم هوچکین میشوند.
آزمایشهای خونی
آزمایش خون ممکن است شامل یکی از موارد زیر باشد:
شمارش کامل خون (CBC): تعداد سلولهای خونی را ازجمله گلبولهای قرمز، گلبولهای سفید و پلاکتها در یک نمونه خون اندازهگیری میکند. سطح پایین گلبولهای قرمز، گلبولهای سفید یا پلاکتها ممکن است نشانهای از وجود لنفوم در مغز استخوان باشد
سرعت رسوب گلبول قرمز (ESR): برای تعیین سرعت تهنشین شدن گلبولهای قرمز انجام میشود. اندازهگیری سرعت رسوب میتواند تا حدودی سطح التهاب در بدن را به تصویر بکشد. التهاب درواقع تلاش بدن برای التیام و نشانهای از وجود بیماری است.
لاکتات دهیدروژناز (LDH): پروتئین LDH بهطورمعمول در اکثر سلولها وجود دارد و زمانی که سلولها آسیب میبینند این پروتئین به جریان خون آزاد میشود؛ بنابراین سطح بالای LDHدر خون نشانه آسیب سلولی است. در بیماران مبتلا به لنفوم هوچکین هرچه سطح LDH بالاتر باشد نشاندهنده فعالتر بودن سرطان است.
آزمایشهای کبد و کلیه: این آزمایشها میتوانند به ارزیابی بهتر عملکرد کبد و کلیه در لنفوم هوچکین کمک کنند.
آزمایش HIV و هپاتیت B: همواره بخشی از اقدامات تشخیصی قبل از شروع درمان برای بیماران مبتلا به لنفوم هوچکین است زیرا این بیماریها میتوانند بر روند درمان سرطان تأثیر منفی بگذارند.
بیوپسی غدد لنفاوی
درصورتیکه در بدن بیمار غدد لنفاوی متورم رویت شود با روش بیوپسی مقداری نمونه بافتی از غدد لنفاوی برداشته میشود. اگر غده متورم شده درست زیر پوست باشد روش بیوپسی معمولاً ساده است و گاهی اوقات میتوان با داروهای بیحسکننده موضعی نمونه را استخراج کرد. اگر غدد لنفاوی داخل قفسه سینه یا شکم واقع شده باشند روش بیهوشی عمومی اجرا میشود.
نمونههای دریافت شده به آزمایشگاه ارسال میشود تا هماتوپاتولوژیست، پزشکی که آموزشهای لازم در زمینه تشخیص بیماریهای خونی را سپری کرده، موارد مشکوک را ارزیابی نماید. هماتوپاتولوژیست نمونه را با استفاده از میکروسکوپ بررسی کرده و هر نوع تغییر مشکوک سلولی را به پزشک معالج گزارش میکند.
ایمونوفنوتایپینگ
آزمایش ایمونوفنوتایپینگ قادر است سلولهای سرطانی را بر اساس انواع آنتیژنها یا پروتئینهای سطحی آنها شناسایی کند. ایمونوفنوتایپ برای کمک به تشخیص انواع خاصی از لوسمی و لنفوم کاربرد دارد. انجام این آزمایش ممکن است هم در دوره درمان و هم بعدازآن برای ارزیابی اثربخشی داروهای تجویزشده تکرار شود.
شدت و مراحل سرطان لنفوم هوچکین
پس از تشخیص بیماری هوچکین، مرحلهای به میزان پیشرفت سرطان اختصاص مییابد. در این مرحله میزان و شدت بیماری توصیف میشود. در این صورت پزشک میتواند، گزینهها و چشم اندازهای درمانی شما را تعیین کند.
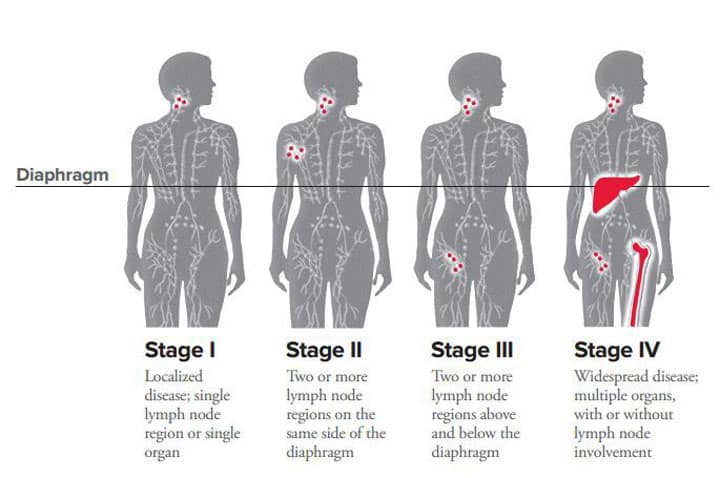
چهار مرحله کلی برای این بیماری وجود دارد:
- (مرحله اولیه): به این معنی است که سرطان در یک منطقه از غدد لنفاوی وجود دارد، یا سرطان فقط در یک ناحیه از یک ارگان وجود دارد.
- (بیماری پیشرفته موضعی): در این مرحله سرطان در دو منطقه غدد لنفاوی و در یک طرف دیافراگم، یا اینکه سرطان در یک ناحیه غده لنفاوی و همچنین در اندام مجاور دیده شده است.
- (بیماری پیشرفته): به این معنی است که سرطان در مناطق غدد لنفاوی هم در بالا و هم در زیر دیافراگم شما دیده میشود و یا اینکه سرطان در یک ناحیه غدد لنفاوی و در یک عضو در دو طرف دیافراگم، دیده شده است.
- (بیماری گسترده): در نهایت وقتی سرطان به شدیدترین حالت خود میرسد که در خارج از غدد لنفاوی پیدا شود و بهطور گستردهای به سایر قسمتهای بدن مانند مغز استخوان، کبد یا ریه گسترش یافته باشد.
توالی یابی ژنتیکی
آزمایشهای توالییابی نسل جدید (NGS) میتوانند بهسرعت قسمتهای مختلفی از DNA یا RNA را بررسی کنند. این فناوری جهشها و سایر ناهنجاریهای ژنتیکی در DNA استخراجشده از نمونه خون یا مغز استخوان را شناسایی میکند. البته این روش در حال حاضر چندان فراگیر نیست و امید است در آیندهای نزدیک به یکی از روشهای دقیق برای تشخیص لنفوم هوچکین مبدل شود.
تستهای تصویربرداری
آزمایشهای تصویربرداری به پزشک کمک میکنند تا موارد زیر ارزیابی شوند:
- تشخیص دقیق محل غدد لنفاوی متورم شده
- تشخیص سلولهای بدخیم در سایر اندامها
- ارزیابی وجود احتمالی تومور در سایر اندامها
آزمایشات تصویربرداری ممکن است شامل موارد زیر باشد:
- اشعه ایکس قفسه سینه
- سیتیاسکن گردن، قفسه سینه، لگن و شکم
- اسکن PET-CT از کل بدن با ردیاب رادیواکتیو
- MRI در موارد خاص
تستهای مرحلهبندی (تعیین استیج سرطان)
زمانی که هماتولوژیست تشخیص لنفوم هوچکین را تأیید کند، آزمایشات تکمیلی جهت مشخص شدن استیج بیماری انجام میشود. مرحله سرطان وسعت بیماری و میزان پیشروی آن در اندامهای لنفاوی را نشان میدهد. تستهایی که بهمنظور مرحلهبندی لنفوم هوچکین انجام میشوند شامل مراحل زیر است:
- تستهای تصویربرداری
- آزمایش خون
- آزمایش مغز استخوان
مرحلهبندی لنفوم هوچکین
پزشکان از معاینات بالینی، آزمایشهای تصویربرداری، آزمایش خون و گاهی اوقات آزمایشات مغز استخوان برای تعیین میزان گسترش سرطان و یا به عبارتی مرحلهبندی استفاده میکنند. مرحلهبندی اطلاعات مهمی برای برنامهریزی مسیر درمان فراهم میکند. مراحل لنفوم هوچکین به شرح زیر است:
- مرحله یک: سلولهای لنفوم که در یک ناحیه موضعی و محدود از غدد لنفاوی یافت میشوند که میتواند شامل یک غده یا گروهی از غدد مجاور باشد
- استیج دو: سلولهای لنفوم در دو یا چند ناحیه از غدد لنفاوی در حوالی پرده دیافراگم یافت میشوند
- مرحله سه: در مرحله سه سلولهای سرطانی در غدد لنفاوی اطراف دیافراگم و بهصورت محدود در اندامهای خارج از سیستم لنفاوی یا طحال نیز یافت میشوند
- مرحله چهار: سلولهای لنفوم هوچکین بهطور گسترده به خارج از سیستم لنفاوی و اندامهای دوردست سرایت کردهاند
درمان سرطان لنفوم هوچکین
بهطور معمول درمان بیماری هوچکین به مرحله (stage) بیماری بستگی دارد. گزینههای اصلی درمان، شیمی درمانی و پرتودرمانی هستند. پرتودرمانی از پرتوهای پرانرژی برای تخریب سلولهای سرطانی استفاده میکند. شیمی درمانی شامل استفاده از داروهایی است که میتواند سلولهای سرطانی را از بین ببرد. داروهای شیمی درمانی بسته به نوع داروی خاص ممکن است به صورت خوراکی تجویز شوند، یا از طریق ورید تزریق شوند.
در مراحل اولیه، شاید پرتودرمانی به تنهایی برای درمان لنفوم هوچکین کافی باشد. ولی در مراحل پیشرفته، ممکن است داروهای درمانی هدفمند، به رژیم شیمی درمانی شما اضافه شوند. در صورت عدم پاسخ به شیمی درمانی یا پرتودرمانی، ایمونوتراپی یا پیوند سلول بنیادی نیز به کار میرود.
در روش پیوند سلولهای بنیادی، سلولهای سالم به بدن شما تزریق می شوند تا جایگزین سلولهای سرطانی مغز استخوان شوند. پس از درمان، باید به طور منظم توسط پزشک ویزیت شوید. حتما تمام قرارهای پزشکی خود را حفظ کرده و دستورالعملها را رعایت کنید.
خطرات درمان بیماری هوچکین
درمان سرطان لنفوم هوچکین میتواند عوارض جانبی طولانی مدت داشته باشد و خطر ابتلا به سایر بیماریهای جدی پزشکی را افزایش دهد. این درمانها میتوانند خطر ابتلا به موارد زیر را افزایش دهند:
- سرطانهای ثانویه
- ناباروری
- عفونتها
- مشکلات تیروئید
- آسیب ریه